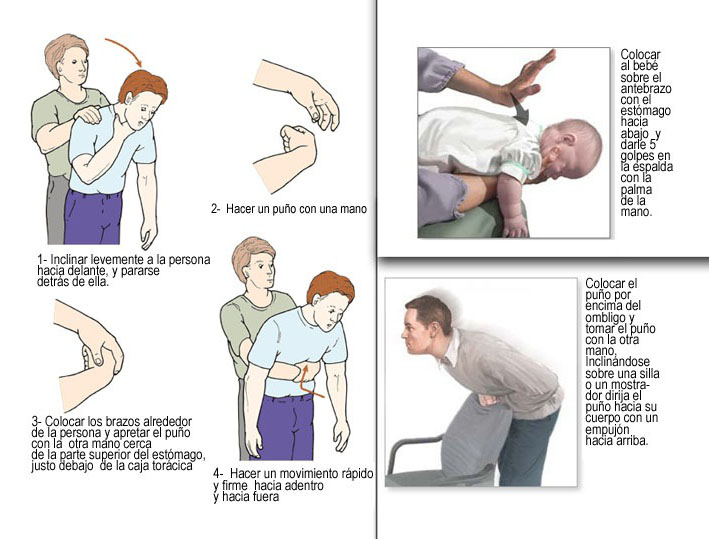
Aunque para nosotros/as es un lugar de trabajo, la residencia es la vivienda de las personas residentes, estamos en su casa. Nuestro trabajo consiste en ayudarles a vivir en este lugar con la mayor calidad de vida posible. Y ello tiene un significado diferente para cada persona residente.
Cada persona, como ser único, es diferente y tiene sus propias necesidades, capacidades, deseos y valores. Es portador/a de dignidad y derechos y ayudarle a ejercerlos es responsabilidad de todos/as los/as profesionales y define la vida cotidiana en la institución. Los derechos están relacionados con la libertad de expresión, de movimiento y de acción de los/as residentes, por ello respetarlos define un determinado estilo de relación y de intervención profesional.
Normalmente la persona que mejor sabe lo que desea y prefiere es ella misma. Cada uno/a sabe lo que le agrada y desea, aunque en algunas ocasiones la persona no pueda expresarlo verbalmente y lo demostrara con su comportamiento. En caso de no poder expresarse, su familia podrá ser de gran ayuda.
La persona residente, junto con su familia si ella lo desea debe ser informado/a y poder participar en las decisiones que le afectan, incluidas las propuestas profesionales, aunque para ello tengamos que hacer adaptaciones en el lenguaje o en el estilo comunicativo.
Deberemos poner a su servicio nuestros conocimientos y destrezas profesionales para favorecer su bienestar integral (físico, psicológico y socio-afectivo). Nuestra capacidad para valorar capacidades, detectar necesidades, proponer actividades y programas, valorar evolución y mejoras debe complementarse con sus criterios y deseos. Debemos ofrecer, a cada persona residente, un trato agradable y personalizado.
Todos los/as profesionales somos responsables de ofrecer la mejor comunicación y relación posible con cada persona para favorecer que pueda satisfacer todas sus necesidades.
Por su importancia, el tema del trato debe estar incluido en el Plan de Actuación Individual. Podrá abordarse el tema en reuniones de equipo para dar valor a su opinión, unificar criterios y valorar si lo estamos haciendo bien.
Cualquier profesional que observe que una persona recibe un trato inadecuado o un mal trato en una institución, debe hacer todo lo posible para que ello no suceda. Existen actuaciones diversas, dependiendo de la intensidad y gravedad de los hechos: desde hablar con el compañero/a, abordar el tema en una reunión de equipo, informar al responsable del centro, incluso, acudir a las autoridades si el caso es grave y las anteriores acciones no evitan que continúe sucediendo. Todos/as somos responsables de evitar que se produzca un trato inadecuado o un maltrato que cause daño.
Iñaki Iribar Unibaso